da Sirm.org
articolo di Anna Rita Larici

INTRODUZIONE
Il 31 Dicembre 2019, l’Organizzazione Mondiale della Sanità (OMS) veniva allertata dalla Commissione di Sanità Pubblica della Provincia di Hubei, China, riguardo alcuni casi di polmonite severa, ad etiologia sconosciuta, caratterizzata da sintomi quali febbre, malessere, tosse secca, dispnea ed insufficienza respiratoria, verificatisi nell’area urbana di Wuhan.
Un nuovo coronavirus, il SARS-CoV-2 (Severe Acute Respiratory Syndrome Coronavirus 2), veniva identificato quale responsabile dell’infezione polmonare, oggi denominata COVID-19 (Coronavirus Disease 2019). Da allora, come ben sappiamo, si è verificata un’acme di contagi, che ha coinvolto dapprima i Paesi limitrofi, quali Giappone e Corea del Sud, fino ad interessare paesi extra-continentali, con i primi casi documentati in Europa, USA e Africa tra Gennaio e Febbraio 2020.
Il 30 Gennaio 2020, l’OMS dichiarava l’epidemia una emergenza globale. Il 21 Febbraio 2020 esplodeva l’epidemia in Italia, che fino a quella data contava solo 3 casi. Stando agli ultimi dati nazionali – aggiornati al 27.02.2020 – si contano 528 casi positivi (tra cui 8 minori) in 12 Regioni della Penisola, con 14 pazienti deceduti (2,6%) e 42 guariti. La malattia si presenta con decorso più severo nelle persone anziane con comorbidità, determinando insufficienza respiratoria per danno alveolare diffuso (ARDS), MOF (Multi Organ Failure) extrapolmonare e shock, fino all’exitus (1-3).
L’evidenza di multipli contagi in ambiente familiare e tra gli operatori sanitari suggerisce la trasmissione interumana mediante droplets, contatto diretto o con materiale contaminato (4-6). Il virus ha un tempo d’incubazione medio di 3 giorni (range 0-24) con potenziale trasmissione anche nel periodo asintomatico (5, 7).
L’Italia è, attualmente, il primo Paese in Europa per numero di contagi e il quinto nel mondo dopo Cina, Corea del Sud, Giappone e Singapore. L’intera classe medica nazionale, per questo motivo, si trova ad affrontare in prima linea l’emergenza sanitaria che è in corso.
ASPETTI RADIOLOGICI
La COVID-19 ha come manifestazione clinica predominante la polmonite e l’imaging radiologico gioca un ruolo fondamentale nell’iter diagnostico, nel management e nel follow-up di questa malattia.
Saranno di seguite riportate in sintesi le principali caratteristiche radiologiche della polmonite COVID-19, derivate dalle evidenze riportate negli studi effettuati sino ad oggi sulla popolazione cinese positiva.
L’esame radiografico standard (RX) del torace è gravato da bassa sensibilità nell’identificazione delle alterazioni polmonari più precoci della COVID-19, caratterizzate da opacità a “vetro smerigliato”, pertanto non è l’esame radiologico indicato nelle fasi iniziali della malattia, potendo risultare completamente negativo (8). Necessario, tuttavia, considerare che in molte delle infezioni polmonari acquisite in comunità, le alterazioni si rendono manifeste all’RX del torace entro un intervallo di tempo – di solito 12 ore – dall’inizio della sintomatologia e, quindi, l’esame può essere negativo se effettuato troppo precocemente(9).
Nelle fasi più avanzate dell’infezione l’esame RX del torace mostra opacità alveolari multifocali bilaterali, che tendono alla confluenza sino all’opacamento completo del polmone, con possibile piccola falda di versamento pleurico associato.

Di contro, la TC del torace, in particolare la TC ad alta risoluzione (HRCT), è la metodica di scelta nello studio della polmonite COVID-19, anche nelle fasi iniziali, data l’elevata sensibilità della metodica (4, 8, 10).
La polmonite COVID-19 presenta reperti e pattern HRCT vari ed aspecifici, potendo trovarsi anche in altre infezioni polmonari, come quella da Influenza A (H1N1), da CMV, da altri coronavirus (SARS, MERS), da streptococco e nelle polmoniti da germi atipici (Clamydia, Mycoplasma).
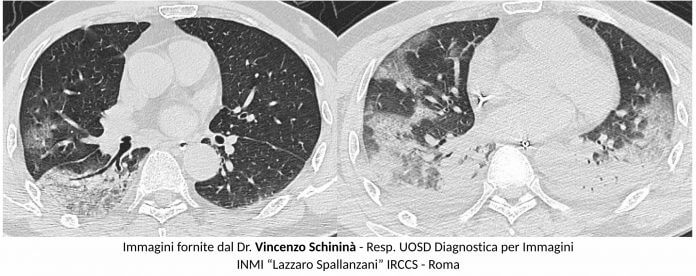
Al momento sono stati effettuati 6 studi su coorti di pazienti con diagnosi accertata (8, 11-15), tra i quali quello di Bernheim A et al. comprendente 121 pazienti (15). I reperti di più comune riscontro in HRCT sono stati le aree a “vetro smerigliato o ground glass” (GG) multifocali bilaterali associate ad aree di consolidazione con distribuzione a chiazze, prevalentemente periferiche/subpleuriche e con maggior coinvolgimento delle regioni posteriori e dei lobi inferiori.
Nella polmonite COVID-19 è stato osservato anche il pattern GG “puro”, focale o multifocale, e il pattern “crazy paving”, caratterizzato dalla presenza di aree di GG sovrapposto ad ispessimento liscio dell’interstizio interlobulare ed intralobulare. Più rara la presenza esclusiva di consolidazioni, del “reversed halo sign” (area focale di GG delimitata da anello periferico ± completo di consolidazione) e il riscontro di cavitazioni, calcificazioni, linfoadenopatie e versamento pleurico.
Lo schema sotto riportato, presentato nella recente review di Zi Yue Zu et al. (16), riassume i vari reperti TC della polmonite COVID-19 e la frequenza di riscontro nei pazienti delle coorti studiate nei lavori recentemente pubblicati sull’argomento (8, 11-15).

Oltre che nelle prime fasi della diagnosi, l’HRCT è utile nel valutare il decorso e la severità della malattia, e quindi nell’orientare il management clinico del paziente.
Nello studio di Chung JF (4) e in quello di Pan J (11), alcuni pazienti con test positivo per COVID-19 presentavano una TC iniziale negativa. All’esame TC di follow up a 3 giorni si documentava la comparsa di un’area focale di GG, a morfologia rotondeggiante, in sede subpleurica periferica. Gli autori hanno ipotizzato, pertanto, che questo sia il primo reperto HRCT a comparire nella fase precoce di malattia.
Bernheim A et al. (15) hanno analizzato retrospettivamente gli esami HRCT di 121 pazienti con diagnosi confermata di COVID-19, effettuata a vari intervalli dall’inizio della sintomatologia, mostrando che la frequenza dei reperti riscontrati in HRCT correla con la storia naturale dell’infezione. Il danno polmonare acuto correla con l’iniziale comparsa di aree di aumentata densità con aspetto GG, che tendono progressivamente a confluire in aree di consolidazione, con predilezione per le zone subpleuriche periferiche. Nelle fasi più tardive si può ricontrare con maggior frequenza il pattern “crazy paving” e il “reversed halo sign”.
Pan et al. (11) hanno tenuto sotto osservazione 21 pazienti della loro coorte, effettuando esami HRCT ripetuti alla distanza di 4 giorni e hanno individuato 4 stadi dell’infezione: precoce, progressione, picco e risoluzione. La progressione della malattia correla con l’aumento del numero, delle dimensioni e della densità delle aree di GG negli esami HRCT, con comparsa di consolidazioni parenchimali diffuse e bilaterali con broncogramma aereo nel contesto. La comparsa di estese consolidazioni polmonari all’imaging HRCT correla con la severità dell’infezione, come dimostrato in tutti i pazienti in condizioni cliniche severe (17).
Le modificazioni del quadro radiologico polmonare nella COVID-19 si verificano rapidamente e il riconoscimento da parte del radiologico delle caratteristiche più tipiche di questa infezione polmonare, sia nelle fasi iniziali che nel follow-up, ne facilita la diagnosi rapida ed accurata. Inoltre, l’imaging HRCT consente di valutare la completa risoluzione delle alterazioni polmonari e di identificare eventuali casi di possibile re-infezione.

ITER DIAGNOSTICO
Il primo step dell’ iter diagnostico della COVID-19 è un’accurata anamnesi epidemiologica che evidenzi una storia di esposizione del paziente nelle due settimane precedenti con persone provenienti da zone interessate dall’epidemia. La diagnosi finale viene fatta mediante RT-PCR (Real Time – Polymerase Chain Reaction) su campioni di sangue o respiratori (18). Con l’estensione del contagio è salito il numero dei pazienti la cui storia epidemiologica risulta difficile da ricostruire. Basandosi sulle raccomandazioni dell’OMS per le precedenti infezioni da altri coronavirus ( SARS e MERS), la Commissione Nazionale della Sanità Cinese ha stilato il documento “Diagnosis and treatment Program of 2019 New Coronavirus Pneumonia (sixth edition)” (18, 19). Secondo tale documento, il paziente con una storia di esposizione e 2 condizioni tra, febbre con sintomi respiratori, segni radiologici di polmonite virale e valori normali o ridotti di globuli bianchi o di linfociti, è ritenuto un caso sospetto, come indicato nella Tabella 1 (16). In assenza di una chiara storia di esposizione, devono essere presenti tutte le 3 condizioni indicate per porre il sospetto.
Nella versione precedente (fifth edition) delle linee guida cinesi (20), il riscontro di reperti TC compatibili con polmonite virale venivano considerati come un’evidenza di diagnosi clinica di infezione COVID-19 nella provincia di Hubei. Tuttavia, l’OMS, con un report pubblicato il 18 Febbraio 2020 (21), non ha accettato che la diagnosi di infezione COVID-19 fosse basata sui reperti TC senza la conferma con il test RT-PCR. Pertanto, nel più recente documento delle linee guida cinesi, sopra citato (Diagnosis and treatment Program of 2019 New Coronavirus Pneumonia – sixth edition) (18) è stato eliminato il termine “diagnosi clinica”. Quindi, la conferma diagnostica definitiva si basa sulla positività del test RT-PCR oppure sul sequenziamento del genoma virale, come da raccomandazioni dell’OMS (21).

Va considerato, comunque, che pur rimanendo lo standard di riferimento per la diagnosi conclusiva di COVID-19, la RT-PCR su campione sanguigno o respiratorio può avere dei falsi negativi, dovuti ad errori di campionamento o alla bassa carica virale (22-24). Alcuni studi hanno dimostrato una ridotta sensibilità nei primi 5 giorni di malattia (25-27). E’ stato, infatti, dimostrato che reperti indicativi di coinvolgimento polmonare erano presenti al primo esame HRCT nel 98% (50/51) dei casi infetti, rispetto alla prima RT-PCR, che era risultata positiva solo nel 71% (36/51) di questi (28). Sulla base di tali evidenze e la situazione di grave emergenza della Cina, la Commissione di Salute Pubblica Cinese ha “incoraggiato” la diagnosi basata sui dati clinici e radiologici all’esame TC nelle aree “rosse” (29), nonostante le raccomandazioni dell’OMS.
TABELLA 1

Conclusioni
In sintesi, la diagnosi di COVID-19 dovrebbe fondarsi sulla combinazione di dati epidemiologici, clinici e radiologici, e sui risultati del test RT-PCR, considerato il gold standard diagnostico. I reperti radiologici di più comune riscontro in HRCT, per quanto aspecifici, sono rappresentati da aree a “vetro smerigliato” multifocali bilaterali associate ad aree di consolidazione con distribuzione a chiazze, prevalentemente periferiche/subpleuriche e con maggior coinvolgimento delle regioni posteriori e dei lobi inferiori. Il riconoscimento da parte del medico radiologo delle caratteristiche più peculiari all’imaging HRCT della polmonite COVID-19 è di cruciale importanza nella identificazione in fase iniziale della malattia, nella valutazione di severità e nella corretta interpretazione delle modificazioni temporali del quadro radiologico durante il follow-up, fino alla risoluzione. In tale contesto, l’imaging HRCT svolge un ruolo anche nella identificazione di eventuali casi di non completa risoluzione o di possibile re-infezione.

Sulla base delle evidenze scientifiche finora acquisite, si intende, inoltre, sottolineare che, considerando l’aspecificità dei segni e dei pattern HRCT della polmonite COVID-19 che non consentono di esprimere un giudizio diagnostico di certezza, l’esame HRCT del torace non può essere considerato sostitutivo del test RT-PCR nella diagnosi di COVID-19, né tantomeno utilizzato come mezzo di screening clinico.

