DURATA IMMUNITÀ DA COVID -GLI ULTIMI AGGIORNAMENTI
E’ difficile dire con certezza quanto dura l’immunità da Covid. Quando il sistema immunitario del corpo risponde a un’infezione, non è sempre chiaro per quanto tempo persisterà l’immunità che si sviluppa. Il Covid-19 è una malattia molto nuova e gli scienziati stanno ancora studiando con precisione come il corpo respinge il virus.
C’è motivo di pensare che l’immunità potrebbe durare diversi mesi o almeno un paio d’anni, visto quello che sappiamo sugli altri virus e quello che abbiamo visto finora in termini di anticorpi nei pazienti con covid-19 e nelle persone che hanno stato vaccinato. Ma arrivare a una cifra da stadio, ma da solo metterci un numero esatto, è difficile e i risultati degli studi immunologici sul covid-19 variano. Una ragione di ciò sono i fattori di confusione che gli scienziati non comprendono ancora appieno: in alcuni studi, ad esempio, la longevità degli anticorpi che prendono di mira il picco di SARS-CoV-2 è più breve di quanto ci si potrebbe aspettare. Mancano dati chiari per capire se questo è un problema per il covid-19.
L’immunità è determinata anche da altri fattori oltre agli anticorpi, come la memoria delle cellule T e B, che secondo alcuni studi potrebbe durare per anni. E l’immunità è indotta in modo diverso dall’infezione naturale rispetto alla vaccinazione, quindi non si possono semplicemente combinare gli studi per arrivare a una cifra definitiva.
Quanto tempo rimangono gli anticorpi contro il covid-19?
I dati indicano che gli anticorpi neutralizzanti durano diversi mesi nei pazienti con covid-19 ma diminuiscono di numero nel tempo. Uno studio, pubblicato sulla rivista Immunity , su 5882 persone guarite dall’infezione da covid-19, ha scoperto che gli anticorpi erano ancora presenti nel sangue da cinque a sette mesi dopo la malattia. Questo era vero per i casi lievi e gravi, sebbene le persone con una malattia grave finissero per avere più anticorpi in generale.Tutti i vaccini approvati finora producono forti risposte anticorpali. Il gruppo di studio per il vaccino Moderna ha riferito ad aprile che i partecipanti a uno studio clinico in corso avevano alti livelli di anticorpi sei mesi dopo la loro seconda dose. Uno studio su Lancet ha scoperto che il vaccino Oxford-AstraZeneca ha indotto anticorpi elevati con una “diminuzione minima” per tre mesi dopo una singola dose.
Questa ampia risposta, afferma Bruel, potrebbe contribuire a una protezione più duratura in generale, anche se le capacità di neutralizzazione diminuiscono. Uno studio di modellizzazione pubblicato su Nature Medicine ha esaminato il decadimento degli anticorpi neutralizzanti per sette vaccini covid-19. Gli autori hanno sostenuto che “anche senza potenziamento immunitario, una percentuale significativa di individui può mantenere una protezione a lungo termine da infezioni gravi da parte di un ceppo antigenicamente simile, anche se possono diventare suscettibili a un’infezione lieve”.
Sono necessarie ulteriori ricerche, tuttavia, per determinare esattamente come il corpo combatte la SARS-CoV-2 e per quanto tempo gli anticorpi polifunzionali potrebbero svolgere un ruolo difensivo dopo l’infezione o la vaccinazione.
E le risposte delle cellule T e B?
Le cellule T e B hanno un ruolo centrale nel combattere le infezioni e, soprattutto, nello stabilire l’immunità a lungo termine. Alcune cellule T e B agiscono come cellule di memoria, persistendo per anni o decenni, innescate e pronte a riaccendere una risposta immunitaria più ampia nel caso in cui il loro patogeno bersaglio arrivasse di nuovo nel corpo. Sono queste cellule che rendono possibile l’immunità a lungo termine.
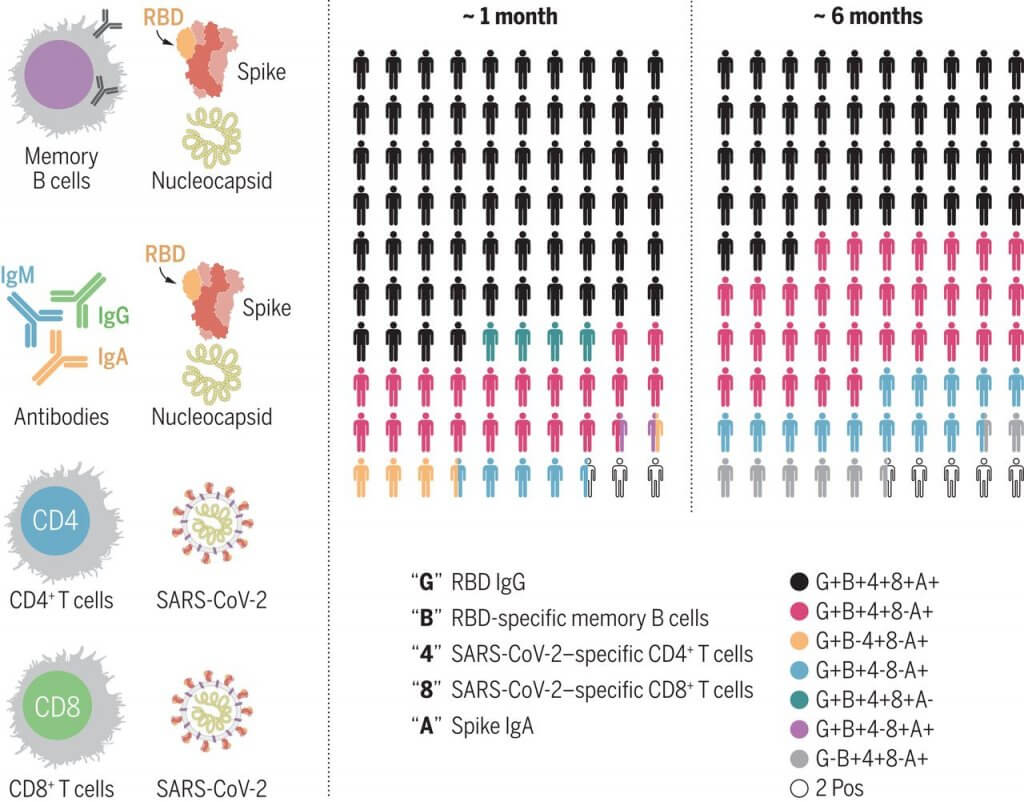
Uno studio pubblicato a febbraio su Science ha valutato la proliferazione degli anticorpi e dei linfociti T e B in 188 persone che avevano avuto il covid-19. Sebbene i titoli anticorpali siano diminuiti, le cellule T e B di memoria erano presenti fino a otto mesi dopo l’infezione. Un altro studio in una coorte di dimensioni comparabili ha riportato risultati simili in una prestampa pubblicata su MedRxiv il 27 aprile.
Monica Gandhi, un medico in malattie infettive e professore di medicina presso l’Università della California a San Francisco, afferma che abbiamo prove che le cellule T e B possono conferire protezione permanente contro alcune malattie simili al covid-19. Un noto articolo di Nature del 2008 ha scoperto che 32 persone nate nel 1915 o prima conservavano ancora un certo livello di immunità contro il ceppo influenzale del 1918, 90 anni dopo. “Questo è davvero profondo”, dice.
Un articolo pubblicato nel luglio 2020 su Nature ha rilevato che 23 pazienti guariti da una sindrome respiratoria acuta grave possedevano ancora cellule T CD4 e CD8, 17 anni dopo l’infezione da SARS-CoV-1 nell’epidemia del 2003. Inoltre, alcune di quelle cellule hanno mostrato reattività crociata contro SARS-CoV-2, nonostante i partecipanti non abbiano riportato alcuna storia di covid-19.
Ma ancora una volta, questi sono i primi studi e mancano ancora conclusioni definitive sul ruolo delle cellule T e B nell’immunità covid-19. C’è un enigma, ad esempio, nel sapere che le cellule T aiutano le cellule B a produrre rapidamente anticorpi ad alta affinità alla riesposizione. Quanto importa che gli anticorpi sierici abbiano una vita breve e diminuiscano rapidamente, se le cellule che li producono si sono stabilite e sono pronte a partire?
Come si confronta l’immunità naturale con l’immunità indotta dal vaccino?
Diversi studi hanno dimostrato che dopo l’infezione da covid-19 emerge una risposta immunitaria che coinvolge i linfociti T e B della memoria. Ma il sistema immunitario delle persone tende a rispondere in modi molto diversi alle infezioni naturali, osserva Eleanor Riley, professoressa di immunologia e malattie infettive all’Università di Edimburgo. “La risposta immunitaria dopo la vaccinazione è molto più omogenea”, afferma, aggiungendo che la maggior parte delle persone generalmente ha una risposta davvero buona dopo la vaccinazione. I dati degli studi clinici sui principali candidati al vaccino hanno riscontrato reattività delle cellule T e B.
La vaccinazione fa la differenza per chi ha già avuto il covid-19?
Ci sono alcune prove che la vaccinazione può rafforzare l’immunità nelle persone che sono state precedentemente infettate da SARS-CoV-2 e sono guarite. Una lettera pubblicata su Lancet a marzo ha discusso di un esperimento in cui a 51 operatori sanitari di Londra è stata somministrata una singola dose del vaccino Pfizer. La metà degli operatori sanitari si era precedentemente ripresa dal covid-19 e sono stati loro a sperimentare il maggior aumento degli anticorpi – più di 140 volte rispetto ai livelli di picco pre-vaccino – contro la proteina spike del virus.
C’è qualche differenza nell’immunità indotta dal vaccino tra la prima e la seconda dose?
È difficile avere un’idea dell’intera risposta immunitaria dopo una dose di vaccino rispetto a due, ma numerosi studi hanno studiato i livelli di anticorpi in diverse fasi del dosaggio. Uno studio preprint condotto da ricercatori dell’University College di Londra che ha coinvolto più di 50.000 partecipanti ha rilevato che il 96,4% era positivo agli anticorpi un mese dopo la prima dose dei vaccini Pfizer o AstraZeneca e il 99,1% era positivo agli anticorpi tra sette e 14 giorni dopo la seconda dose. I livelli di anticorpi mediani sono leggermente cambiati fino a due settimane dopo la seconda dose, a quel punto sono aumentati vertiginosamente.
Un altro studio, anch’esso prestampato da ricercatori nel Regno Unito, ha valutato la differenza nei livelli di picco di anticorpi tra 172 persone sopra gli 80 anni che hanno ricevuto il vaccino Pfizer. Coloro che non avevano precedenti di infezione da covid-19 avevano 3,5 volte più anticorpi al loro picco se ricevevano la seconda dose 12 settimane dopo anziché tre settimane dopo. Tuttavia, i livelli mediani di cellule T erano 3,6 volte inferiori in coloro che avevano l’intervallo di dosaggio più lungo (gli autori notano che le risposte delle cellule T relativamente basse in entrambe le coorti nello studio potrebbero essere dovute alla loro età). Questo mostra ancora una volta quanto siamo in anticipo nella nostra comprensione del virus e dell’immunità ad esso.
In che modo l’immunità influisce sulla reinfezione?
I casi rilevati di reinfezione sono rari. Riley pensa che, anche se le persone si infettano dopo la vaccinazione o un’infezione naturale iniziale, nel peggiore dei casi probabilmente sperimenteranno solo una malattia lieve. (Si noti, tuttavia, che ciò non significa necessariamente che non possano trasmettere il virus anche se hanno sintomi lievi o assenti.)
Saranno necessari richiami al vaccino contro il covid-19?
Albert Bourla, amministratore delegato di Pfizer, ha affermato che “probabilmente” sarà necessaria una dose di richiamo entro 12 mesi dalla seconda dose. Ci sono ragioni comprensibili per questo. Riley sottolinea che le persone anziane, ad esempio, potrebbero avere risposte immunitarie più deboli, quindi potrebbero essere minacciate da un aumento della trasmissione del virus durante l’inverno. I booster potrebbero anche essere necessari per aumentare l’immunità contro le varianti emergenti di SARS-CoV-2, aggiunge.
Gandhi sostiene che SARS-CoV-2 è noto per mutare in modo relativamente lento e i primi studi hanno scoperto che esiste ancora una buona reattività crociata contro le nuove versioni del virus. Ritiene improbabile che l’immunità indotta dai vaccini originali non sia sufficiente per affrontare nuove varianti.
Un articolo pubblicato su Science nel marzo 2021 ha esaminato le prove finora e ha concluso che i vaccini attualmente disponibili offrono una protezione sufficiente contro le varianti esistenti e prevedibili. “In definitiva, la migliore difesa contro l’emergere di ulteriori varianti di preoccupazione è una campagna di vaccinazione rapida e globale, di concerto con altre misure di salute pubblica per bloccare la trasmissione”, hanno concluso gli autori. “Un virus che non può trasmettere e infettare gli altri non ha possibilità di mutare”. Gandhi è d’accordo: “Reprimere [su] questa pandemia quando sappiamo di avere gli strumenti per farlo in tutto il mondo è la nostra prima priorità, al contrario di pensare a booster che potrebbero non essere necessari per i paesi ricchi”.
Da dottnet.it. Fonte originale BMJ

